Después del éxito que tuvieron las vacunas desarrolladas por la ciencia y aprobadas para enfrentar al coronavirus SARS-CoV-2 que causa la enfermedad COVID-19, el virus comenzó a mutar para sobrevivir. Y vinieron las distintas variantes. Las más conocidas fueron Alfa, Beta, Gamma, Delta, Lambda y, finalmente, Ómicron, que acumuló 30 mutaciones en la proteína S, la llave con la que el virus entra a las células humanas.
Las vacunas contra el virus original, conocido como el de Wuhan, por el nombre de la ciudad china en que surgió por primera vez, siempre fueron efectivas para evitar el desarrollo de la forma grave de COVID-19, es decir para prevenir que la persona inmunizada llegara a ser hospitalizada o muriera. Y en un primer momento brindaba una alta protección para evitar contagios. Pero todo cambió en noviembre de 2021 con la llegada de Ómicron, descubierta en Sudáfrica.
Esta variante lograba evadir la protección de las vacunas para evitar contagios, aunque los inoculantes monovalentes continúan sirviendo para evitar, en la mayoría de los casos, que una persona termine con un respirador artificial en una Unidad de Cuidados Intensivos (UCI). Pero esa mutación obligó a los científicos a desarrollar una nueva arma para combatir el virus y, ahora, en especial a Ómicron y sus subvariantes. Estas últimas significaron el perfeccionamiento del patógeno para contagiar más y así sobrevivir en el tiempo. Se trata de BA.1, BA.2, BA.4 y BA.5, y las últimas BQ.1, B.Q.1.1, BF.7, XBB y XBB.1, a las que algunos científicos fueron poniendo nombres de fantasía como “variante sigilosa o “perro del infierno”, entre muchas otras.
Por eso, en enero de 2022, los laboratorios estadounidenses Moderna y Pfizer, en asociación con la alemana BioNTech, actualizaron sus innovadoras vacunas contra el coronavirus desarrolladas bajo su plataforma de ARN mensajero, para crear las nuevas armas para derrotar la pandemia: las vacunas bivalentes que combaten tanto la variante original como a Ómicron.
A pocas semanas de que en muchos países del mundo se estén aplicando ya esas vacunas bivalentes comenzaron a aparecer los datos en torno de su efectividad para combatir la forma grave del COVID-19.
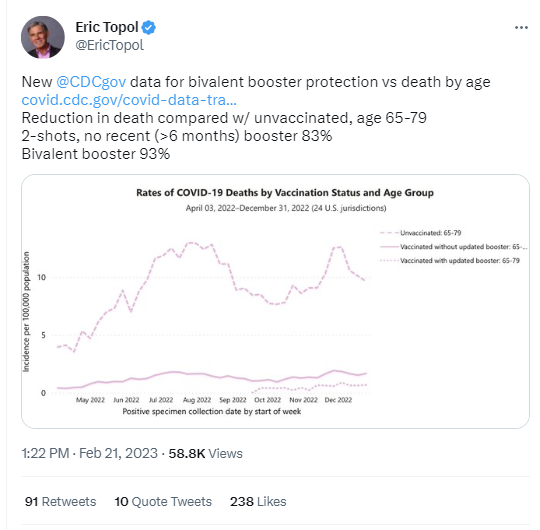
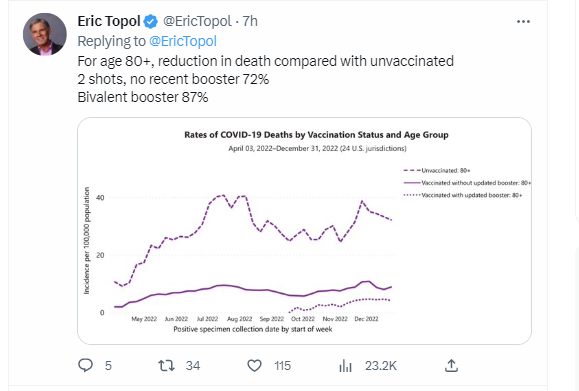
El prestigioso cardiólogo, genetista y experto en pandemia, Eric Topol, mostró este martes los últimos datos de protección del refuerzo bivalente para evitar muertes por COVID-19, elaborados por los Centros de Control y Prevención de Enfermedades de Estados Unidos (CDC, por sus siglas en inglés) que indican una “reducción de muertes en comparación con los no vacunados, en la edad de 65 a 79 años” del 83% para quienes recibieron 2 inyecciones, sin refuerzo reciente (más de 6 meses), y con “refuerzo bivalente [del] 93%”. En el caso de los mayores de 80 años, la reducción de muertes en comparación con quienes no estaban vacunados fue del 72%, entre quienes no recibieron un refuerzo reciente, es decir, en los últimos 6 meses o más, y entre quienes recibieron el “refuerzo bivalente 87%”.
De acuerdo con el informe de los CDC a los que tuvo acceso Infobae “todos los grupos vacunados tenían un riesgo general más bajo de morir por COVID-19 y dar positivo por COVID-19 en comparación con las personas que no estaban vacunadas”.
Y, específicamente respecto de las nuevas vacunas, el organismo sanitario estadounidense precisó que “las personas que fueron vacunadas con una dosis de refuerzo actualizada (bivalente) tuvieron tasas más bajas de muerte por COVID-19 y tasas ligeramente más bajas de resultados positivos para COVID-19 en comparación con las personas que fueron vacunadas, pero no recibieron una dosis de refuerzo actualizada”.
Ya en septiembre pasado, en diálogo con Infobae, vía zoom, desde Massachusetts, Rolando Pajón, director médico científico para América Latina de Moderna y quién lideró desde el comienzo el proyecto científico de las vacunas bivalentes de refuerzo del laboratorio norteamericano, había explicado que “las vacunas bivalentes o de segunda generación aparecen como una instrumento clave y oportuno en este período de transición de la pandemia. Además, representan la antesala de ir hacia una anualización del calendario de vacunación contra el COVID. Y vienen a confirmar que para terminar con la pandemia es fundamental lograr la durabilidad de la respuesta inmune de las vacunas. Es la clave de todo”.
También el doctor Ricardo Teijeiro, médico infectólogo del Hospital Pirovano e integrante de la Sociedad Argentina de Infectología (SADI), había señalado que “contar con vacunas bivalentes es un logro muy importante de la ciencia porque implica un avance científico que estamos logrando para producir una mayor protección, y eso realmente hay que acompañarlo”.
Pajón, a inicios de este mes de febrero, ya había señalado el éxito de las bivalentes frente a los inoculantes de primera generación. “La vacuna original ha dejado de generar una mayor capacidad de neutralización contra el virus. Por eso en el último año hemos desarrollado la vacuna bivalente, que además de tener 25 microgramos de la secuencia original del virus, tiene otros 25 microgramos de Ómicron, para las subvariantes BA.4 y BA.5, lo que generó en los ensayos clínicos y en también en la vida real una mejor respuesta inmunitaria en el corto plazo y también a seis meses de su aplicación, en la que podemos observar que triplica las defensas de la anterior vacuna monovalente”, precisó el experto que participó del desarrollo de la vacuna hace tres años.
Las bivalentes hacen que el “sistema inmunológico cree anticuerpos contra dos tipos diferentes del virus COVID-19. Los disponibles en la actualidad combinan, en una misma aplicación, un estímulo para la creación de anticuerpos tanto contra la proteína Spike, presente en las variantes iniciales de la infección, encontradas en Wuhan, como para mutaciones Ómicron, en concreto para las sub-variantes BA.4 y BA.5″, explicó a Infobae el doctor Pajón.
Todas las vacunas tienen el mismo objetivo: entrenar el sistema inmunológico para que reconozca el coronavirus y así elevar sus defensas de forma preventiva, con el fin de neutralizar el virus real de producirse el contagio. Con la de Pfizer y su socio alemán BioNTech, así como con la de la estadounidense Moderna, se inyectan en el cuerpo hebras de instrucciones genéticas bautizadas ARN mensajero, es decir, la molécula que le dice a nuestras células qué hacer. Cada célula es una minifábrica de proteínas, según las instrucciones genéticas contenidas en el ADN de su núcleo.
El ARN mensajero de la vacuna se fabrica en laboratorio. Mediante la vacuna se inserta en el cuerpo y toma el control de esta maquinaria para fabricar proteínas o antígenos específicos del coronavirus: sus “espículas”, esas puntas tan características que están en su superficie y le permiten adherirse a las células humanas para penetrarlas.
Estas proteínas, inofensivas en sí mismas, serán liberadas por nuestras células tras recibir las instrucciones de la vacuna, y el sistema inmunológico en respuesta producirá anticuerpos. Estos anticuerpos permanecerán de guardia durante mucho tiempo -según se espera- con la facultad de reconocer y neutralizar el coronavirus en caso de que nos infecte. El ARN mensajero son las “instrucciones” que recibe una célula para generar una proteína, en este caso, la proteína S, esa llave que tiene el SARS-CoV-2 para entrar a las células humanas, e infectarlas. Los anticuerpos que reconocen a esta proteína y se unen a ella, bloquean la infección (anticuerpos neutralizantes).
Si quieres recibir en tu celular esta y otras informaciones, descarga Telegram, ingresa al link https://t.me/albertorodnews y dale click a +Unirme.